インプラント周囲炎とは?早期発見のポイントと効果的な予防法
インプラントの周りから出血があったり、腫れが気になったりしていませんか。
そのような症状が現れたときは、『インプラント周囲炎』という病気である場合があります。
インプラント周囲炎は、インプラント周辺の組織に炎症が起こる疾患で、進行するとインプラントを失う恐れもある深刻な問題です。
しかし、適切な知識を持って予防や早期治療を行えば、インプラントを長期的な維持につなげられます。
この記事では、インプラント周囲炎の症状や原因、治療法から予防方法まで、知っておきたい重要な情報を分かりやすく解説します。
現在インプラント治療を受けている方はもちろん、これから治療を検討される方にとっても役立つ内容となっています。ぜひ参考になさってください。
インプラント周囲炎の基本知識
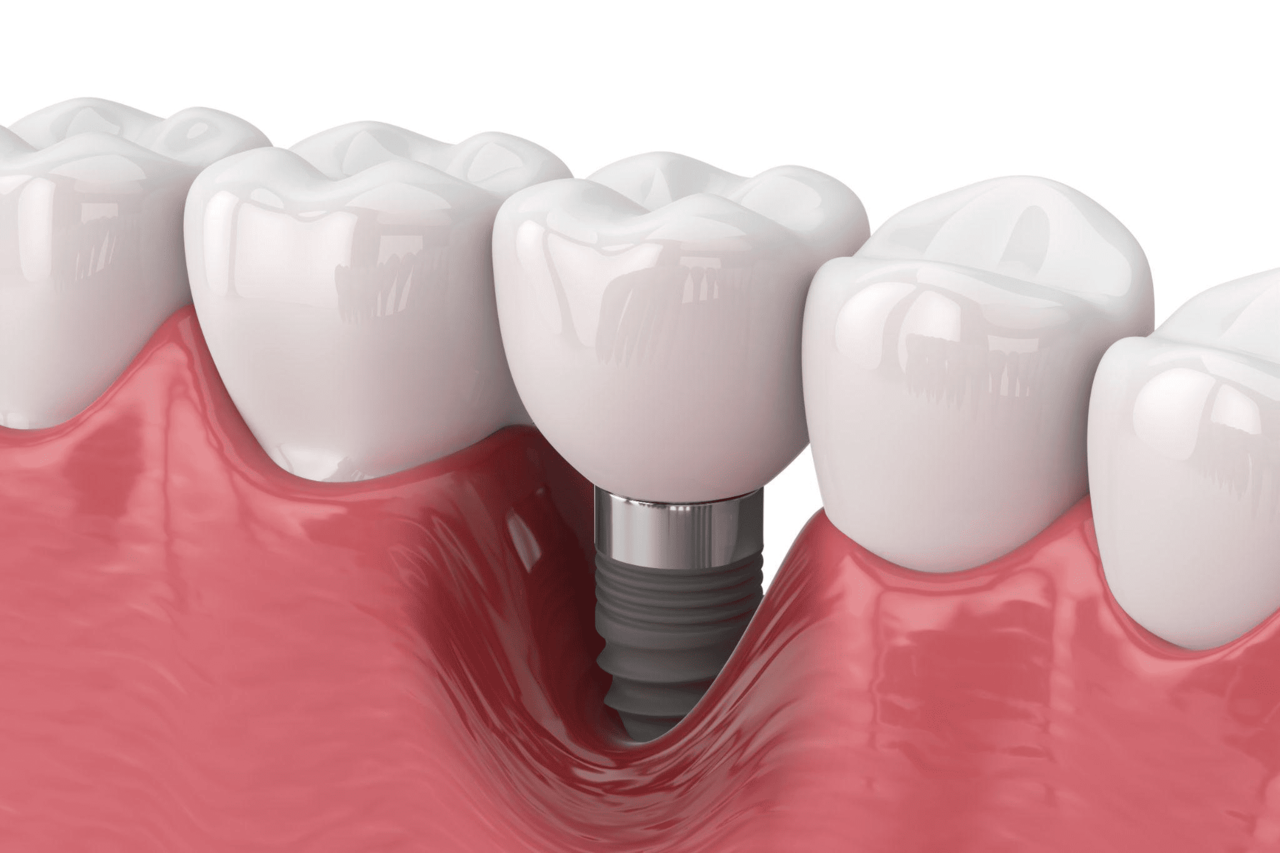
インプラント周囲炎について正しく理解するためには、その定義や発症状況、歯周病との違いを把握することが重要です。
インプラント周囲炎とは
インプラント周囲炎とは、インプラント周辺の歯茎や歯槽骨に炎症が起こる疾患です。
天然歯でいう歯周病に相当する病気で、プラーク(歯垢)中の細菌感染が主な原因です。
この病気は段階的に進行する特徴があり、初期段階では『インプラント周囲粘膜炎』として歯茎の腫れや出血といった症状が現れます。
さらに進行すると、炎症が歯槽骨にまで及んで『インプラント周囲炎』となり、インプラントを支える骨が溶けてしまう場合があります。
最終的には、インプラントの動揺や脱落を招く恐れもある深刻な合併症といえるでしょう。
発症率と現状
複数の研究報告によると、インプラント周囲粘膜炎の発症率は患者さんの約80%、インプラントの約50%に及ぶとされています。
一方、より重篤なインプラント周囲炎については、患者さんの約28~56%、インプラントの約12~43%に発生するという報告があります。
これらの数値は決して低くなく、インプラント治療後の継続的なケアの重要性を示しているといえるでしょう。
ただし、適切なメンテナンスを継続することで、10年後のインプラント残存率は90%以上という良好な結果も報告されているため、予防の効果は十分に期待できます。
歯周病との違い
インプラント周囲炎と歯周病は症状が類似していますが、重要な違いがあります。
まず、進行速度についてはインプラント周囲炎のほうが約3倍速いとされ、より急速に悪化する恐れがある点です。
構造的な違いとして、天然歯には歯と骨の間に『歯根膜』という組織が存在し、細菌の侵入を防ぐ役割を果たしています。
しかし、インプラントには歯根膜がないため、細菌が侵入しやすく、周辺組織の免疫力も低下しやすい状態です。
また、原因となる細菌の種類や比率も異なるため、歯周病の治療法がインプラント周囲炎に対してあまり効果を示さない場合があります。
このような理由から、インプラント周囲炎は歯周病よりも治療が難しいといわれています。
症状の段階的進行と見極めポイント

インプラント周囲炎は段階的に進行するため、それぞれの時期の特徴を理解することで早期発見につながります。
初期症状:インプラント周囲粘膜炎
インプラント周囲粘膜炎の段階では、インプラントを支える歯槽骨の破壊はまだ起こっていません。
主な症状として、インプラント周辺の歯茎に赤みや腫れが現れます。
歯磨きの際やフロス使用時に出血しやすくなる傾向がありますが、痛みを伴わないケースが多いため、患者さん自身では気づきにくい特徴があります。
しかし、この段階で適切な治療を受ければ、より深刻な状態への進行を防ぐことが可能です。
歯茎からの出血を「よくあること」と軽視せず、インプラント周囲炎の初期症状である可能性を考慮するのが重要です。
進行した症状:インプラント周囲炎
炎症が歯茎から歯槽骨にまで広がった状態がインプラント周囲炎です。
この段階になると、歯茎の腫れや出血に加えて、膿が出ることがあります。
また、歯茎が下がって『歯茎退縮』が起こり、本来見えないはずのインプラント体が露出するケースもあります。
さらに進行すると、インプラントを支える骨が溶けてしまい、インプラントにぐらつきが生じかねません。
この状態を放置すると、インプラントの脱落や抜去が必要になる場合があります。
また、炎症による細菌が血流に入ると歯周病と同様、心筋梗塞や脳梗塞、動脈硬化などのリスクを高める恐れがあるとされています。
このような進行した症状が見られるときは、速やかに専門的な治療が必要です。
インプラント周囲炎の原因とリスク要因

インプラント周囲炎の発症には複数の要因が関わっているため、原因を理解することで効果的な予防策を立てられます。
主要な原因
インプラント周囲炎の根本的な原因は、プラーク中の歯周病菌による感染です。
口腔内が不衛生な状態になると、細菌が増殖してインプラント周辺の組織に炎症を引き起こします。
適切な歯磨きができていない場合や、定期的なメンテナンスを受けていない場合には、落としきれない汚れが蓄積してしまいます。
とりわけインプラントは天然歯と比較して細菌感染に対する防御機構が弱いため、より丁寧なケアが求められることは先に述べたとおりです。
また、既存の歯に歯周病がある状態でインプラント治療を受けると、インプラントも感染しやすい状況になる恐れがあります。
そのため、インプラント治療前には他の歯の歯周病治療を完了させるのが重要とされています。
リスクを高める要因
インプラント周囲炎のリスクを高める要因は多岐にわたります。
| 要因の分類 | 具体的な要因 | 影響の内容 |
|---|---|---|
| 生活習慣 | 喫煙習慣 | ニコチンによる血管収縮で血流が悪化し免疫力が低下する |
| 口呼吸 | 唾液による細菌洗浄効果が減少し細菌が蓄積しやすくなる | |
| 歯ぎしり・食いしばり | インプラントに過度な力がかかり周囲炎を進行させる場合がある | |
| 全身疾患 | 糖尿病 | 血糖値が高いと細菌に対する抵抗力が低下し感染しやすくなる |
| 貧血 | 免疫力の低下により歯周病菌に感染しやすい状態となる | |
| 医療的要因 | 不適切な手術 | インプラントの埋入位置や角度の問題により炎症が起こりやすくなる |
| 補綴物の適合不良 | 清掃性が悪化しプラークが蓄積しやすくなる | |
| 残存セメント | 除去不足により細菌の温床となる場合がある |
これらの要因が複合的に作用することで、インプラント周囲炎の発症リスクが高まるとされます。
インプラント周囲炎の治療方法の選択肢
インプラント周囲炎の治療は、進行度に応じて適切な方法を選択することが重要です。
大きく『非外科的治療』と『外科的治療』に分けられます。
非外科的治療
軽度から中等度のインプラント周囲炎に対しては、まず非外科的治療が検討されます。
例えば、PMTCは専用の器具で歯垢や歯石、通常の歯磨きでは除去できないバイオフィルムを除去するプロフェッショナルクリーニングです。
薬物療法として抗生物質の投与や洗浄剤を用いた歯周ポケット内の洗浄が行われる場合もあります。
さらに炎症反応が強い際には、局所への薬剤塗布により炎症を鎮める処置が実施されるでしょう。
また、近年では『光線力学療法(PDT)』という薬剤を使わない殺菌システムも導入されています。
これは光に反応する染色剤で細菌を染め、特定の波長の光を照射することで活性酸素を発生させて細菌を破壊する治療法です。
外科的治療
非外科的治療で十分な改善が見られないときや、重度のインプラント周囲炎のときは外科的治療が必要になる場合があります。
切除療法では、歯茎を切開してインプラント体を露出させ、汚染されたインプラント表面の清掃と殺菌、炎症性肉芽組織の除去を行います。
骨吸収が進行しているケースでは、失われた骨組織の再生をはかる治療法が検討されるでしょう。
重篤な状態でインプラントの動揺が著しければ、インプラント体の抜去が必要になることもありえます。
骨の回復後の状態は症例により異なるため、再治療が困難な場合もあります。
外科的治療は侵襲性が高いため、患者さんの全身状態や局所の状況を十分に評価した上で、治療方針を決定するのが重要です。
インプラント周囲炎の予防法と日常のケア

インプラント周囲炎を防ぐには、セルフケアと生活習慣の改善、定期的な専門メンテナンスの3つの柱が重要です。
効果的なセルフケア
インプラントは天然歯よりも細菌感染に対する抵抗力が弱いため、より丁寧なケアが求められます。
歯磨きのポイントとして、先細タイプの歯ブラシを使用し、毛先を歯茎に対して45度の角度で当てるのが重要です。
歯茎をなぞるような優しい力で、歯周ポケットに毛先を入れ込んで汚れをかき出すように磨きましょう。
力の入れすぎはインプラント体の露出につながる恐れがあるため注意が必要です。
歯ブラシだけでは届かない部分には、歯間ブラシやデンタルフロスを併用します。
インプラントは被せ物の形により、適切な清掃用具が変わる場合があるため、歯科医院でのブラッシング指導を受けることをおすすめします。
生活習慣の改善
生活習慣の見直しにおいて、禁煙は極めて重要な要素といえます。
喫煙はインプラントにとって大きなリスク要因となるためです。
全身疾患の管理も重要で、糖尿病がある方は血糖値のコントロールを適切に行い、貧血の方は内科での治療を継続することが大切です。
また、歯ぎしりや食いしばりの癖がある方は起床後に顎を緩めるよう意識し、就寝時にはマウスピースの装着を検討するのがよいでしょう。
定期メンテナンスの重要性
インプラント治療後の定期的なメンテナンスは、健康な状態であれば一般的に3ヶ月に1回の受診が推奨されています。
定期メンテナンスでは、インプラント周囲炎の早期発見のためのチェックが行われます。
骨の状態の確認、専用器具を用いた歯石除去に加え、ネジ固定タイプのインプラントではネジの緩みがないかなども重要なチェック項目です。
また、噛み合わせを確かめ、インプラントに過剰な力がかかっていないかを評価します。
定期メンテナンスを継続することで、インプラントの10年残存率は90%以上という良好な成績が報告されています。
信頼できる歯科医院選びのポイント

インプラント周囲炎の予防と治療には、適切な歯科医院選びが重要です。
専門性と継続的なサポート体制を見極めることがポイントとなります。
専門性の見極め方
インプラント治療とインプラント周囲炎の管理には高度な専門知識が必要です。
まず、担当医師のインプラント治療の経験年数と症例数を確認しましょう。
日本口腔インプラント学会や国際インプラント学会などの専門医資格を持つ歯科医師であれば、一定の技術と知識を有していると考えられます。
マイクロスコープ(歯科用顕微鏡)の導入も重要な指標です。
肉眼では見えない細部まで確認できるため、より精密で安全な治療が期待できます。
また、3DCTなどの診断機器を備えているかどうかも、適切な診断と治療計画立案において重要といえるでしょう。
治療環境についても、専用のオペ室や滅菌システムの充実度をチェックすると、感染予防に対する取り組み姿勢を判断できるでしょう。
継続的なサポート体制
インプラント治療は治療終了後のメンテナンスが極めて重要です。
定期検診の実施体制や、緊急時の対応システムが整っているかを確認しましょう。
長期保証制度の有無も重要な判断材料です。
保証制度がある歯科医院は、治療に対する責任感と自信を持っていると考えられます。
ただし、保証の適用には定期メンテナンスの受診が条件となる場合が多いため、内容をよく確かめることが大切です。
また、スタッフ全体がインプラント治療について十分な知識を持っているか、患者さんの質問に適切に答えられるかも重要なポイントといえるでしょう。
まとめ
インプラント周囲炎は、適切な予防と早期治療により十分に管理可能な疾患です。
日々のセルフケアと定期的な専門的メンテナンスの継続によって、長期間にわたってインプラントを維持しやすくなります。
進行してからの治療は複雑になり、費用や期間の負担も大きくなる可能性があるため、症状に気づいたら放置せずに速やかに歯科医院を受診することが重要です。
早期の対応が、インプラントを守る鍵となるでしょう。
富士市の『神谷歯科クリニック』では、34年以上の豊富な経験を持つ日本口腔インプラント学会認定専門医が、インプラント周囲炎の予防と治療に取り組んでいます。
マイクロスコープを用いた精密な治療や、10年保証制度によるアフターケア体制を整えております。
インプラントに関するお悩みや不安がございましたら、お気軽にご相談ください。
記事監修:神谷 隆裕
歯科医師/日本顎咬合学会認定「咬み合わせ認定医」/DNA研究会 認定医/日本口腔インプラント学会 専門医/国際インプラント学会AIAI 認定医

受付時間
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 午前 | ○ | ○ | ○ | ○ | ○ | ○ | × |
| 午後 | ○ | ○ | ○ | ○ | ○ | △ | × |
午前:9:00~12:00
午後:14:00~18:00
△: 14:00~15:30
休診日:日曜日・祝日



